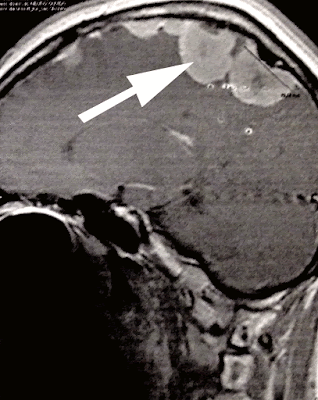
“Meu filho tem NF1 e glioma óptico. Por causa das alterações no crescimento dele e no comportamento, o senhor suspeitou de puberdade precoce. O exame de idade óssea deu 12 anos, mas ele tem apenas 8 anos de idade. A endocrinologista quer entrar com a medicação chamada “leuprorrelina” na dose de 3,75 mg por dia. O que o senhor acha? ” PEM, de Uberaba, MG.
Cara P, obrigado pelas informações e pela pergunta.
Sabemos que a complicação endocrinológica mais comum da NF1 é a puberdade precoce, ou seja, o desenvolvimento de características sexuais e mudanças de comportamento compatíveis com a puberdade, mas antes da hora: em meninas abaixo dos 7 anos e em meninos abaixo dos 9 anos de idade.
A puberdade precoce acomete cerca de 1 a 3% das crianças com NF1, mais os meninos do que as meninas, e geralmente está associada com um tumor benigno chamado glioma, que pode atingir o nervo óptico e outras partes do sistema nervoso central.
Já comentei sobre a puberdade precoce neste blog anteriormente (ver AQUI).
Ainda não é bem conhecida a forma como a NF1 provoca a puberdade precoce, mas admitimos que aconteça uma estimulação anormal dos hormônios produzidos em certas regiões do cérebro que estão próximas do nervo óptico, regiões estas chamadas de hipotálamo e hipófise.
É meio complicado, mas podemos tentar entender como acontece.
Em condições normais, à medida que uma criança se aproxima dos 11 anos de idade, sua programação genética começa a produzir alguns hormônios, chamados de Hormônios Liberadores de Gonadotrofinas (gônada é o nome médico para as glândulas sexuais, ovário ou testículo; e trofina quer dizer estimulante do crescimento ou da atividade). A sigla para estes hormônios geralmente é usada em inglês (para sofrimento de todos os povos que falam outras línguas) e nos resultados de exames de laboratório aparecem como GnRH (Gonadotrophin Release Hormone).
Liberadas no hipotálamo, as GnRH estimulam a hipófise a produzir dois outros hormônios que vão para a circulação sanguínea:
1) Um hormônio estimulador do crescimento dos folículos ovarianos (em inglês Folicular Stimulating Hormone, FSH), os quais passam então a amadurecer os óvulos que já haviam sido formados nos ovários das mulheres desde quando elas estavam no útero de suas mães. O mesmo FSH também estimula as células que produzem a formação de espermatozoides nos homens.
2) O outro hormônio produzido na hipófise segue pela circulação até uma parte dos folículos, chamada de corpo lúteo e por isso este segundo hormônio se chama Hormônio Luteinizante (LH em inglês). Estimulados pelo LH, os folículos começam a sintetizar o hormônio estrógeno. Como sabemos, o estrógeno aumentado na circulação produz no corpo das mulheres o aparecimento das características femininas determinadas pelo seu genoma XX.
O mesmo LH nos homens estimula nos testículos a síntese de testosterona, o que irá produzir as características masculinas de acordo com o seu genoma XY.
Portanto, a puberdade é uma consequência final do aumento de liberação cerebral de GnRH, com a produção de FSH e LH, os quais atuam sobre ovários (ou testículos) que passam a sintetizar estrógeno (meninas) ou testosterona (meninos).
Na puberdade, quando estas maiores quantidades de estrógeno (ou de testosterona) circulam no sangue, isto se constitui num sinal para que o crescimento ósseo comece a ser interrompido, ou seja, os hormônios sexuais causam a soldadura das epífises ósseas, aquela camada de tecido ósseo responsável pelo crescimento dos ossos longos. Desta forma, um tempo depois de iniciada a produção de estrógeno (ou testosterona) a pessoa termina o seu crescimento, o que acontece em torno dos 18 aos 20 anos.
Entre as pessoas com NF1, algumas delas parecem produzir certos hormônios hipotalâmicos e hipofisários em maiores quantidades, como o próprio GnRH comentado acima e outros hormônios controladores do crescimento corporal (GH em inglês), da função tireoidiana (TSH, em inglês) e da lactação (a prolactina).
Aparentemente, este descontrole hormonal do GnRH na NF1 seria a causa da puberdade precoce. Por isso o tratamento consiste em aplicar um medicamento cuja estrutura química é semelhante ao GnRH (como a leuprorrelina), o qual se liga de forma duradoura aos receptores do GnRH na hipófise, inibindo assim a produção de FSH e LH, o que interrompe a puberdade precoce e faz com que as características sexuais e comportamentais regridam.
O tratamento geralmente é eficaz, fazendo com que as crianças voltem a crescer normalmente, para retomar sua puberdade na ocasião adequada.