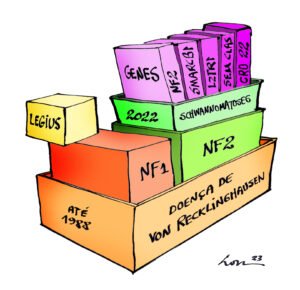
Sabemos que existem cerca de 80 mil brasileiras e brasileiros com algumas doenças genéticas que, até a década de 80, eram agrupadas sob o nome de Doença de von Recklinghausen.
Nos últimos 40 anos, à medida que o conhecimento científico foi aumentando, foram descobertas outras doenças genéticas onde se pensava haver apenas a Doença de von Recklinghausen.
As primeiras a serem diagnosticadas foram a Neurofibromatose do tipo 1 (NF1) e a Neurofibromatose do Tipo 2 (NF2).
Depois, foi identificada a Síndrome de Legius, uma doença que é parecida com a NF1 (porque a Legius apresenta manchas café com leite, efélides e dificuldades cognitivas, mas não apresenta tumores), e que era diagnosticada equivocadamente como NF1.
Em seguida, descobriu-se outra doença que se confundia com a NF2, que foi denominada Schwannomatose.
Logo foram encontrados dois genes diferentes (SMARCB1 e LZTR1) responsáveis por formas diferentes de Schwannomatose.
Portanto, foi ficando cada vez mais difícil para as pessoas – que não são especialistas – compreender este grupo de doenças.
Por isso, foi criada uma comissão de especialistas para organizar melhor as “neurofibromatoses”.
NOVOS NOMES PARA AS DOENÇAS ANTES CHAMADAS DE “NEUROFIBROMATOSES”
Depois de um trabalho de três anos, realizado por uma equipe internacional de especialistas, foram definidos novos nomes para as doenças que antes eram agrupadas como Neurofibromatoses.
Nosso Centro de Referência participou da elaboração dos novos critérios e se você desejar conhecer o artigo original (em inglês) que definiu a mudança e os critérios diagnósticos para estas doenças basta clicar aqui.
Estas doenças têm algumas manifestações em comum, por isso estiveram juntas por muitos anos (ver ilustração acima).
O que elas têm em comum?
Elas são doenças raras, que possuem em comum as manchas cutâneas cor de café com leite, a formação de tumores múltiplos derivados do sistema nervoso.
À medida que a ciência aumentou nosso conhecimento científico, nos tornamos capazes de reconhecer pelo menos 6 doenças diferentes.
NF1 – Neurofibromatose do tipo 1 (NF1)
SR-NF2 – Schwannomatose relacionada ao gene NF2 (antes chamada de Neurofibromatose do tipo 2 ou NF2)
SR-SMARCB1 – Schwannomatose relacionada ao gene SMARCB1 (antes chamada de Schwannomatose)
SR-LZTR1 – Schwannomatose relacionada ao gene LZTR1 (antes também chamada de Schwannomatose)
SR-Sem classificação – Schwannomatose com diagnóstico clínico, mas sem análise genética
SR-CRO 22 – Schwannomatose relacionada a alterações no cromossomo 22, mas sem alterações nos genes SMARCB1 e LZTR1.
Como fazer o diagnóstico destas doenças?
O diagnóstico e a orientação clínica da NF1 pode ser encontrados em português nesta página (clicando aqui) ou em inglês clicando aqui .
Ambos os diagnósticos e orientações da NF1 e da SR-NF2 podem ser realizados com exames clínicos e exames de imagem, sem necessariamente a análise genética.
As demais doenças (Síndrome de Legius e Schwannomatoses) precisam da análise genética para serem corretamente identificadas e as pessoas portadoras e suas famílias serem devidamente orientadas.
Os critérios diagnósticos para cada uma delas podem ser encontrados neste mesmo site, e para isto basta entrar no menu de cada uma delas.
Cada uma destas doenças pode se apresentar na forma de MOSAICISMO, ou seja, doenças localizadas somente em determinadas partes do corpo, que são decorrentes do aparecimento de uma variante genética patogênica que aconteceu depois da fecundação (entrar com a palavra mosaicismo no box de perguntas para mais informações).
Observações importantes
Como elas são consideradas doenças raras, é razoável esperar que a maioria dos profissionais da saúde tenha alguma dificuldade em diagnosticá-las e tratá-las de forma adequada. Sabendo que existem cerca de 5 mil doenças raras distribuídas em 3 a 5% da população mundial, fica evidente que é difícil para qualquer profissional da saúde conhecer cada uma delas.
Além disso, algumas situações históricas contribuíram para a construção de imagens equivocadas sobre estas doenças, como o próprio agrupamento de três doenças muito diferentes sob o mesmo nome (neurofibromatoses), assim como confundi-las com outras doenças raras, como a Síndrome de Proteus, que se tornou famosa por causa de Joseph Merrick, o chamado Homem Elefante.
A raridade, a complexidade e a variabilidade clínica destas quatro doenças fazem com que diante de uma pessoa com suspeita de uma delas os profissionais de saúde identifiquem facilmente as lesões cutâneas, mas em geral desconheçam que elas são a superfície do problema, o que pode dificultar a conduta clínica correta.
O diagnóstico da NF1 é geralmente simples e fácil de ser alcançado no exame clínico ambulatorial. Por outro lado, o diagnóstico e orientação para as Schwannomatoses exigem exames complementares e experiência do profissional de saúde.
Em seguida ao diagnóstico, no entanto, é preciso reconhecer a complexidade das condutas necessárias para se evitar as complicações, aumentar a qualidade e expectativa média de vida.
Nosso site pretende ser compreensível para todos os profissionais da saúde, especialistas ou não, assim como para as famílias e pessoas com estas doenças , porque sabemos que a principal alternativa no longo prazo para as doenças raras é o fortalecimento progressivo do conhecimento dos próprios doentes e suas famílias sobre a doença que os acomete.
Qualquer dúvida, entre em contato conosco.
Atualizado por Dr. Lor em 15/3/2023