Pergunta de M.J. de Caratinga, MG: “Por que meus neurofibromas cutâneos aumentaram a partir da adolescência?”
Cara M., de fato, muitas pessoas com NF1 relatam que seus neurofibromas cutâneos surgiram a partir da adolescência (puberdade).
Ainda não conhecemos um estudo científico que tenha medido o crescimento dos neurofibromas cutâneos antes, durante e depois da puberdade, para sabermos se a puberdade muda a velocidade de crescimento dos neurofibromas.
No entanto, um estudo com uma pergunta parecida foi realizado com os neurofibromas plexiformes (ver aqui estudo completo): a puberdade adolescência aumenta o crescimento dos neurofibromas plexiformes?
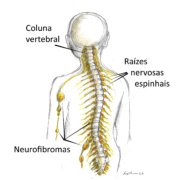
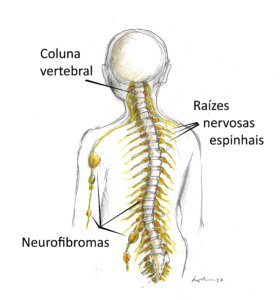
Sabemos que existem 3 tipos de neurofibromas (ver aqui mais informações):
- os cutâneos (que podem se tornar visíveis depois da infância),
- os nodulares (que podem estar presentes desde o início da infância ou na vida intrauterina)
- e os difusos (que se formam na vida intrauterina).
Quando os nodulares e difusos são múltiplos ou se misturam com os demais tecidos do organismo podem ser chamados de neurofibromas plexiformes.
Então o estudo da Dra. Chelsea Kotch e colaboradores (2023) comparou a velocidade de crescimento dos neurofibromas plexiformes de 25 jovens com NF1 e neurofibromas plexiformes que tinham pelo menos 4 ressonâncias magnéticas dos tumores, sendo duas realizadas antes da puberdade e duas realizadas depois da puberdade.
Os resultados mostraram que a puberdade e as alterações hormonais relacionadas com ela não aumentaram a taxa de crescimento dos plexiformes. Ao contrário, o estudo encontrou uma taxa maior de crescimento antes (1,8%) do que depois (0,8%) da puberdade.
Este estudo não pode ser aplicado diretamente aos neurofibromas cutâneos, pois eles podem ter mecanismos diferentes de formação, mas, por enquanto, o estudo sugere que a puberdade pode não ser um fator de crescimento importante dos neurofibromas.
Este estudo reforça nossa impressão de que talvez a puberdade não seja a causa do aparecimento dos neurofibromas, mas apenas o momento em que os neurofibromas cutâneos se tornam visíveis, ou seja, pode haver uma coincidência com o tempo necessário para que os neurofibromas fiquem grandes o suficiente para serem percebidos na pele, pois eles crescem muito lentamente.
Para entendermos isso, lembramos que todas as células de uma pessoa com NF1 apresentam uma mutação em uma das metades (alelos) do gene NF1(a metade paterna ou materna). Para haver a formação do neurofibroma é necessário que ocorra uma segunda mutação na outra metade do gene, deixando a célula sem nenhuma neurofibromina funcionando.
Mutações em um dos alelos do gene NF1 ocorrem na pele de todas as pessoas de forma aleatória, por acaso, ao longo da vida. Quem não tem NF1, continua com a outra metade do gene funcionando e não forma o neurofibroma. Quem tem NF1, ficará sem a neurofibromina e então apresentará o neurofibroma cutâneo.
Assim, o número de neurofibromas cutâneos de uma pessoa com NF1 depende do tipo de mutação que ela apresenta (alguns tipos causam mais, outros menos neurofibromas), mas a quantidade de neurofibromas cutâneos sempre será proporcional à idade daquela pessoa: quanto mais idosa, mais tempo houve para ocorrer a segunda mutação que deu origem ao neurofibroma cutâneo.
Por fim, um neurofibroma cutâneo demora anos para se tornar visível porque ele começa em uma única célula (que sofreu a segunda mutação), a qual então começa a se multiplicar descontroladamente, formando clones dela mesma: 2, 4, 8, 16 células, e assim por diante. Para se tornar visível, o neurofibroma cutâneo precisa conter milhares de células, ou seja, neurofibromas que começaram aos 8 anos, por exemplo, podem se tornar visíveis apenas aos 12, 13, coincidindo com a puberdade.
Esperamos que algum próximo estudo científico possa comprovar ou desmentir essa hipótese.