Tenho recebido diversas perguntas de leitoras e leitores sobre a possibilidade das pessoas com NF1 apresentarem mais risco na pandemia de COVID-19.
Também falamos sobre isto na Live pelo Instagram da Josiane (@josimaedopedro ) realizada na semana que passou.
Diante disso, venho atualizar a resposta que dei sobre esta questão há cerca de dois meses (em 15 de março de 2020 – ver aqui: https://amanf.org.br/2020/03/pessoas-com-neurofibromatoses-e-o-coronavirus/ ).
Continuo afirmando que os cientistas ainda conhecem pouco o comportamento do novo coronavirus (talvez a doença exista há apenas uns 9 meses) e sabem menos ainda sobre como este vírus deve afetar a saúde de uma pessoa com Neurofibromatoses.
Portanto, do ponto de vista da ciência, que é o melhor método de trabalharmos com a realidade, ainda não temos como saber se o vírus atinge mais e de forma mais grave as pessoas com NF.
No entanto, já sabemos algumas coisas sobre o COVID-19 que podem nos ajudar a construir uma OPINIÃO sobre se há ou não risco aumentado para as pessoas com NF.
Está bem documentado que o COVID-19 apresenta maior gravidade e maior mortalidade nas pessoas que apresentam as seguintes condições:
- Idade maior do que 60 anos (embora no Brasil a população menos idosa esteja morrendo mais do que em outros países);
- Pressão arterial alta e doenças cardiovasculares;
- Obesidade e sobrepeso;
- Diabetes
- Mais pobres (moradores em aglomerações urbanas e favelas, usuários do transporte público de massa, mulheres, negros, índios e comunidades com pouca assistência médica);
- Pouca adesão ao isolamento social (não querem ou não podem realizar).
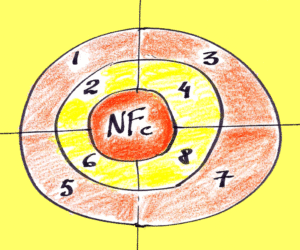
Como as pessoas com NF se encaixam nestas condições acima?
Idade
As pessoas com NF apresentam expectativa de vida um pouco menor do que a população em geral, assim, em termos médios, a população NF é um pouco mais jovem do que a população brasileira em cerca de dez anos. Neste sentido, como grupo, as pessoas com NF1 apresentariam menor risco de gravidade se contraírem o vírus COVID-19. No entanto, individualmente, quanto mais velha a pessoa com NF1, maior seria seu risco diante do COVID-19.
Pressão alta
Cerca de 20% das pessoas com NF1 apresentam hipertensão arterial, o que está acima da população geral (15%), indicando então que, sob este ponto de vista, o grupo de pessoas com NF1 constituiria um grupo mais vulnerável ao COVID-19.
Independentemente desta tendência do grupo, uma pessoa com NF1 e hipertensão arterial cairá no fator de risco para a gravidade do COVID-19 como qualquer outra sem a NF1.
Doenças cardiovasculares
As pessoas com NF1 apresentam mais doenças vasculares do que a população em geral, especialmente por doenças vasculares cerebrais e renais. Além disso, nas pessoas com NF1 parece haver maior disfunção endotelial, que é uma alteração na capacidade de dilatação dos vasos e que está relacionada às doenças cardiovasculares. Então, sob este ponto de vista, talvez haja um pouco mais de risco para as pessoas com a NF1 diante do COVID-19.
Obesidade
Há cerca de 15 anos, quando começamos nosso Centro de Referência em Neurofibromatoses do HC-UFMG, a maioria das pessoas com NF1 apresentava baixo peso. Com o passar do tempo, observamos um aumento no consumo de açúcar e refrigerantes adoçados, o que fez com que atualmente sejamos obrigados a prescrever dieta para redução de sobrepeso e obesidade em cerca de 20% das famílias atendidas em nosso Centro.
Esta impressão clínica sugere que a obesidade ainda apresente incidência menor no grupo NF1 do que a população brasileira, a qual apresenta cerca de 45% de sobrepeso e obesidade. De qualquer forma, uma pessoa com NF1 e obesidade, apresentará maior risco de gravidade diante da COVID-19.
Diabetes
Como já comentamos neste blog, as pessoas com NF1 apresentam maior sensibilidade à insulina, portanto menos chance de diabetes do tipo 2, que é o tipo de diabetes relacionado à obesidade e ao sedentarismo. Assim, como grupo, as pessoas com NF1 não apresentam maior incidência de diabetes como fator de risco para o COVID-19.
Da mesma forma que para a hipertensão e obesidade, qualquer pessoa com NF1 que apresente diabetes, estará mais vulnerável ao COVID-19.
Mais pobres
Apesar das NF acontecerem nas famílias de forma aleatória e sem relação com o nível socioeconômico, a maneira como a doença afeta a vida das pessoas atingidas varia muito de acordo com sua renda familiar.
Pessoas mais ricas tem mais acesso aos recursos de saúde e podem desfrutar de acompanhamento de profissionais da saúde, enquanto a maioria da população com NF depende do Sistema Único de Saúde, o nosso SUS, o qual vem sendo atacado por governantes irresponsáveis (ver aqui: https://amanf.org.br/2020/03/mais-do-que-nunca-precisamos-do-sus/ ).
Da mesma forma, a maioria das pessoas com NF vive em aglomerações urbanas e favelas, precisam utilizar o transporte público de massa e metade é formada por negros e mulheres.
Assim, como o país em geral, a maioria das pessoas com NF é pobre e, portanto, mais vulnerável ao COVID-19.
Adesão ao isolamento social
Sabe-se que a grande parte da população é influenciada pela opinião pública de seus líderes e governantes e, no caso da pandemia de COVID-19, o governo Bolsonaro minimizou a crise, demitiu ministros que tentaram seguir recomendações científicas e vem promovendo a descrença na ciência e incitando as pessoas a romperem o isolamento social, que é a única arma que dispomos neste momento contra o COVID-19.
O resultado disso tudo: nosso país está numa situação crítica: já somos o segundo maior número de casos, com mais de meio milhão hoje, 1 de junho (mesmo sabendo que há muitos casos que não estão sendo contados), e com mortalidade crescente (mais de 30 mil mortos até agora, mesmo sabendo que são subnotificadas).
Por isso tudo, Bolsonaro tem sido considerado o pior governante gestor da pandemia em todo o mundo,.
Neste momento, estamos todos submetidos a um governo despreparado e irresponsável no enfrentamento da pandemia e assim nos tornamos TODOS mais vulneráveis ao COVID-19, independentemente de sermos portadores de NF ou não.
O que fazer?
Minha conclusão, por tudo que mencionei acima, é de que as pessoas com NF adotem a postura de que elas podem, sim, serem portadoras de um risco maior de gravidade diante do COVID-19.
Portanto, creio que devemos:
- Ficar em casa, se pudermos, mantendo o isolamento social.
- Controlar a pressão arterial.
- Reduzir ou abolir o uso de açúcar e refrigerantes.
- Realizar exercícios regulares (mesmo em isolamento social).
- Exigir das autoridades responsabilidade para com a vida dos brasileiros.
Dr. Lor
Presidente da AMANF


 Amigas e amigos da AMANF, sua presença é muito importante na nossa primeira reunião de 2020 no dia 29 de fevereiro às 16 horas e no local de sempre: Faculdade de Medicina da UFMG (sala informada na portaria).
Amigas e amigos da AMANF, sua presença é muito importante na nossa primeira reunião de 2020 no dia 29 de fevereiro às 16 horas e no local de sempre: Faculdade de Medicina da UFMG (sala informada na portaria).