Este espaço é destinado a opinião de pessoas com experiência em diversos assuntos relacionados com as neurofibromatoses.

Avaliação Técnica e Científica do estudo que motivou a aprovação da droga Mirdametinibe para tratamento de neurofibromas plexiformes sintomáticos inoperáveis nos Estados Unidos
Realizada pela Dra. Luíza de Oliveira Rodrigues a pedido do CRNF e da AMANF
Destinada a fornecer informações a profissionais da saúde, ao Sistema Único de Saúde, aos órgãos públicos reguladores (ANVISA e CONITEC) e planos de Saúde Suplementar.
Avaliação Técnica do Ensaio Clínico chamado ReNeu: A Pivotal, Phase IIb Trial of Mirdametinib in Adults and Children With Symptomatic Neurofibromatosis Type 1-Associated Plexiform Neurofibroma (ver aqui o artigo completo – em inglês)
Qualidade da evidência: muito baixa, de acordo com os critérios do GRADE (estudo de fase 2b, multicêntrico, não randomizado, de braço único, aberto, desfecho primário substituto, financiado pelos fabricantes do mirdametinibe).
Incluiu 2 coortes: 1 de crianças e 1 de adultos, com NF1 e com PN inoperável, radiologicamente mensurável, causando morbidade significativa.
Não há definição formal de “morbidade significativa” na descrição do método; infere-se, pela introdução, que seja: dor, deslocamento/compressão de órgãos, comprometimento da função física e desfiguração (sem definição formal) e deterioração da qualidade de vida relacionada à saúde (QVRS) de pacientes e cuidadores.
O desfecho primário foi a taxa de resposta objetiva confirmada (ORR), definida como a proporção de pacientes com uma redução ≥20% na ressonância magnética (RM) do volume do PN alvo, da linha de base ao ciclo 24 (fase de tratamento), avaliada por revisão central independente cega em ≥2 exames consecutivos dentro de 2-6 meses.
Os desfechos secundários de eficácia incluíram duração da resposta (DoR) e mudança da linha de base ao ciclo 13, pré-especificado, para desfecho relatado pelo paciente (PRO) ou medidas de desfecho relatadas por procuração dos pais de pior gravidade da dor do tumor (Escala de Avaliação Numérica-11 [NRS-11]), interferência da dor (Índice de Interferência da Dor [PII]), e HRQOL (Inventário Pediátrico de Qualidade de Vida, versão 4.0 [PedsQL 4.0]).
As coortes incluíram pacientes muito heterogêneos, com PNs de volumes muito pequenos até muito grandes:
-
- Coorte de crianças (2 a 17 anos, mas mediana de 10 anos) com 56 participantes, com PNs variando de 5 a 3.630 mL.
- O volume mediano foi de 99 mL, o que significa que metade dos pacientes na coorte das crianças tinha tumores de menos de 99 mL e metade tinha tumores de mais de 99 mL.
- Destes, 62% eram considerados progressivos e 38% não progressivos.
- 70% tinham dor, 50% desfiguração ou deformidade maior (sem definição destas variáveis), 27% tinham disfunção motora e 12% tinham disfunção de via aérea.
- Coorte de crianças (2 a 17 anos, mas mediana de 10 anos) com 56 participantes, com PNs variando de 5 a 3.630 mL.
- 6 destas 56 crianças já tinham recebido inibidor de MEK antes
-
- Coorte de adultos (18 a 69 anos, mas mediana de 34 anos) com 58 participantes, com PNs variando de 1 a 3.457 mL.
- O volume mediano foi de 196 mL. Destes, 53% eram considerados progressivos e 47% não progressivos.
- 90% tinham dor, 52% desfiguração ou deformidade maior (sem definição destas variáveis), 40% tinham disfunção motora e 5% tinham disfunção de via aérea.
- Coorte de adultos (18 a 69 anos, mas mediana de 34 anos) com 58 participantes, com PNs variando de 1 a 3.457 mL.
- 4 dos 58 participantes já tinham recebido inibidores de MEK.
O uso prévio de outro iMEK foi proibido depois de uma modificação do protocolo, durante a execução do estudo.
O ensaio compreendeu uma fase de tratamento de 24 ciclos, uma fase de tratamento opcional de acompanhamento de longo prazo (LTFU) e um período de acompanhamento de segurança de 30 dias após a descontinuação do tratamento.
Os pacientes podiam continuar recebendo mirdametinibe até que qualquer um dos seguintes ocorresse: progressão da doença radiográfica confirmada centralmente, eventos adversos intoleráveis (EAs), incapacidade de aderir ao protocolo ou descontinuação determinada pelo paciente ou pelo investigador.
Desfechos em adultos:
- ORR: 41% dos adultos teve resposta objetiva (> ou = a 20% de redução do volume do PN alvo após 24 ciclos); E mais 2 adultos (3,4%) tiveram resposta objetiva na fase LTFU (nos ciclos 28 e 32). E 75% dos pacientes que tiveram resposta, ou seja, 18 pacientes, tiveram duração de pelo menos 12 meses de resposta. O tempo mediano para atingir a resposta foi de cerca de 7,8 meses.
- A mediana de tempo em tratamento foi de 21,8 meses (variando de 0,4 a 45,6) e a mediana de duração da resposta ainda não havia sido alcançada;
- A melhor porcentagem mediana de redução no volume foi de –41% (intervalo, –90 a +13); 62% dos adultos (ou seja, 15 de 24) com uma resposta objetiva confirmada atingiram uma redução máxima da linha de base de >50% (ou seja, 26% dos adultos tiveram uma redução de >50% dos seus tumores).
- 84% dos adultos que concluíram a fase de tratamento optaram por ingressar na LTFU (o estudo não fala quantos concluíram a fase de tratamento; mas como 13 (22%) descontinuaram o tratamento por eventos adversos, esses 84% não podem ser mais que 38 pacientes, mesmo que somente 24 (41% de 58) tenham tido resposta objetiva.
- Entre os adultos que puderam alcançar uma melhora clinicamente significativa (definida no Suplemento de Dados, Seção I https://ascopubs.org/action/downloadSupplement?doi=10.1200%2FJCO.24.01034&file=DS_JCO.24.01034.pdf):
- 17 (29% de 58) alcançaram uma melhora clinicamente significativa em Escala de Avaliação Numérica-11 da dor;
- 13 (22% de 58) alcançaram uma melhora clinicamente significativa em interferência da dor (Índice de Interferência da Dor [PII]
- 17 (29% de 58) alcançaram uma melhora clinicamente significativa em Inventário Pediátrico de Qualidade de Vida, versão 4.0 [PedsQL 4.0]
- Ou seja, em termos de melhora clínica, cerca de ⅓ dos pacientes apresentou alguma melhora clínica (que foi ainda menor que os 41% que apresentaram redução de tamanho do tumor na ressonância).
- É importante ressaltar que a avaliação de desfechos subjetivos em estudos abertos é significativamente enviesada, pois não pode ser balizada pelo efeito placebo.
Houve bastante toxicidade (98%), sendo que 16% foram de grau maior ou igual a 3. Os eventos adversos relacionados ao tratamento (TRAEs) relatados em ≥20% dos adultos foram dermatite acneiforme (78%), diarreia (48%), náusea (36%), vômito (28%) e fadiga (21%). Dezoito adultos (31%) experimentaram uma interrupção da dose, 10 (17%) foram submetidos à redução da dose e 13 (22%) descontinuaram o tratamento devido a EAs.
Portanto, a magnitude do benefício, no desfecho de taxa de resposta objetiva, segundo os critérios da ESMO (Form 3 Para estudos de braço único em “doenças órfãs” e para doenças com “alta necessidade não atendida” quando o resultado primário é PFS ou ORR https://www.esmo.org/content/download/117393/2059180/1/ESMO-MCBS-Version-1-1-Evaluation-Form-3.pdf), pode ser considerada grau 3 (ORR >20 e <60% e duração de mais de 9 meses), que é moderada. Porém, vale lembrar que essa escala foi desenvolvida para avaliar pacientes com câncer (ou seja, tumores malignos) e pode, portanto, superestimar o benefício no tratamento de neurofibromas plexiformes de histologia benigna, que é uma doença crônica.
Em crianças, os resultados foram semelhantes:
- Vinte e nove crianças (52%; IC 95%, 38 a 65) alcançaram uma resposta objetiva confirmada pelo BICR durante a fase de tratamento
- Uma criança adicional obteve uma resposta confirmada (início ocorreu no ciclo 32) no LTFU.
- 22 (76%) respostas objetivas confirmadas permaneceram duráveis, tendo atingido ou excedido 12 meses em resposta.
- A duração mediana do tratamento foi de 22,0 meses (variação de 1,6-40,0)
- A melhor variação percentual mediana no volume do PN alvo foi de –42% (intervalo, –91 a +48).
- 15 crianças (27% das 56 crianças) com uma resposta objetiva confirmada atingiram uma redução máxima da linha de base de >50%.
- No ciclo 13, uma melhora clinicamente significativa em relação à linha de base foi alcançada em 8 crianças (14,3% de 56) para NRS-11, 5 (9%) para PII relatado pelo paciente, 6 (11% de 56) para PII relatado pelos pais, 13 (23% de 56) para PedsQL Total Score relatado pelo paciente e 15 (27% de 56) para PedsQL Total Score relatado pelos pais (Suplemento de Dados, Fig S5).
- Ou seja, em termos de melhora clínica, assim como para os adultos, menos de ⅓ dos pacientes apresentou alguma melhora clínica (que foi ainda menor que os 41% que apresentaram redução de tamanho do tumor na ressonância).
- É importante ressaltar que a avaliação de desfechos subjetivos em estudos abertos é significativamente enviesada, pois não pode ser balizada pelo efeito placebo.
- O tratamento foi bastante tóxico; 95% tiveram evento adverso, sendo que TRAEs ocorrendo em ≥20% das crianças foram dermatite acneiforme (43%), diarreia (38%), paroníquia (30%), náusea (21%), fração de ejeção diminuída (20%) e aumento da CPK (20%). Dezessete crianças (30%) tiveram uma interrupção da dose, sete (12%) foram submetidas a uma redução da dose e cinco (9%) descontinuaram o tratamento devido a eventos adversos.
- 85% das crianças que completaram a fase de tratamento escolheram entrar na LTFU (também não fala quantas completaram a fase de tratamento), mas 5 interromperam o tratamento devido a eventos adversos, então, não mais que 43 crianças passaram pra LTFU, mesmo que somente 29 delas tenham tido redução do tumor e no máximo 15 delas tenha tido melhora clínica.
A magnitude do benefício para as crianças, no desfecho da taxa de resposta objetiva, segundo os critérios da ESMO também pode ser considerada grau 3 (ORR >20 e <60% e duração de mais de 9 meses), que é moderada. Porém, vale lembrar que essa escala foi desenvolvida para avaliar pacientes com câncer (ou seja, tumores malignos) e pode, portanto, superestimar o benefício no tratamento de neurofibromas plexiformes de histologia benigna, que é uma doença crônica.
A comparação indireta da coorte de crianças que recebeu mirdametinibe com uma coorte histórica (ajustada para diversas variáveis) revelou a curva de tempo para evento (Kaplan-Meier) abaixo:
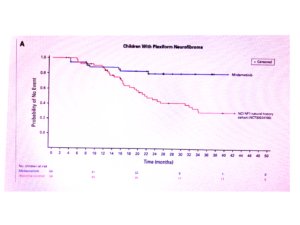
Essas curvas apresentam taxas de censura muito diferentes entre os grupos e, portanto, é uma análise ainda imatura para o grupo mirdametinibe (nem a mediana foi atingida ainda neste grupo). Portanto, é uma comparação espúria, até que a coorte do mirdanetinibe tenha um tempo maior de acompanhamento e menos censuras.
Pontos importantes:
- Não houve correlação da magnitude da resposta com o volume do PN;
- Não houve correlação da melhora clínica com a redução do volume do PN;
- Aparentemente a maioria dos pacientes, incluindo aqueles que mantiveram a resposta, ainda estão em uso da medicação;
- O estudo não foi projetado para avaliar a durabilidade da resposta fora do tratamento ou os benefícios clínicos sustentados após a suspensão do tratamento;
- A duração ideal do tratamento não foi avaliada no ensaio clínico;
- Assim como com outros inibidores de MEK, os potenciais efeitos colaterais de longo prazo ou de surgimento tardio e o benefício potencial da terapia de longo prazo ainda não foram demonstrados, especialmente em crianças.
Em resumo:
É uma droga com o potencial de reduzir (em cerca de 40% a 50%) o volume dos plexiformes em cerca de 1 a cada 2 ou 3 pessoas, mas não são necessariamente os maiores plexiformes que têm mais chance de reduzir. Também pode produzir alguns benefícios clínicos em 1 em cada 3 a 4 pessoas (não necessariamente as mesmas que tiveram a redução do tumor). Esses efeitos parecem levar cerca de 8 meses para aparecer, cerca de 13 meses para atingir o pico e mantêm-se estáveis, na maioria das pessoas, enquanto tomam o medicamento. Porém, o medicamento é bastante tóxico, causando efeitos colaterais em quase todas as pessoas, efeitos que afetam o cotidiano e o bem-estar das pessoas, como dermatite acneiforme, diarreia, náusea, vômito e fadiga. Como os neurofibromas plexiformes são crônicos, e o remédio não oferece cura, pode ser que a pessoa tenha que tomar esse medicamento de forma contínua para manter os efeitos, pois não se sabe se os efeitos perduram quando a pessoa para de tomar. Porém, não se sabe ainda como o uso, por mais de 2 anos, desse medicamento pode afetar a saúde das pessoas e o crescimento e desenvolvimento das crianças. Além disso, o medicamento é muito caro e provavelmente não será custo-efetivo para os sistemas de saúde no mundo todo, inclusive para o nosso SUS e a nossa Saúde Suplementar.
Sim, temos mais um motivo de esperança de que haverá – no futuro – algum medicamento eficiente para os neurofibromas, pois outra droga foi capaz de reduzir parcialmente os neurofibromas plexiformes em quase a metade das crianças e adultos com neurofibromatose do tipo 1 (NF1) que foram tratados com MIRDAMETINIBE (um inibidor de uma das vias – MEK – do metabolismo celular).
Apresentamos abaixo um resumo dos resultados do estudo que justificou a liberação da droga (ReNeu: A Pivotal, Phase IIb Trial of Mirdametinib in Adults and Children With Symptomatic Neurofibromatosis Type 1-Associated Plexiform Neurofibroma ver aqui o artigo completo – em inglês). e nossos comentários em seguida.
Atenção profissionais da saúde: amanhã postaremos a Avaliação Técnica e Científica do estudo que motivou a aprovação da droga Mirdametinibe para tratamento de neurofibromas plexiformes sintomáticos inoperáveis nos Estados Unidos, realizada pela Dra. Luíza de Oliveira Rodrigues a pedido do CRNF e da AMANF, destinada a fornecer informações científicas aos profissionais da saúde, ao Sistema Único de Saúde, aos órgãos públicos reguladores (ANVISA e CONITEC) e planos de Saúde Suplementar.
Os resultados do estudo clínico
Os autores do estudo pertencem a diversos centros de atendimento em NF1 nos Estados Unidos e reuniram informações sobre 58 adultos (de 18 a 69 anos) e 56 crianças (de 2 a 17 anos) com NF1 e com neurofibromas plexiformes (NP) sintomáticos que não podiam ser removidos cirurgicamente.
Os principais sintomas iniciais eram: dor (90% dos adultos e 70% das crianças) e deformidade estética (52% dos adultos e 50% das crianças).
Todas estas pessoas voluntárias receberam cápsulas ou comprimidos para suspensão oral de MIRDAMETINIBE (2 mg por metro quadrado de superfície corporal) duas vezes por dia, máximo de 4 mg duas vezes por dia), independentemente da ingestão de alimentos, em ciclos de 28 dias (sendo 3 semanas com a droga e 1 semana sem a droga).
O objetivo principal foi medir o volume do tumor antes e durante 25 ciclos de tratamento, para saber se a droga seria capaz de reduzir o tamanho do NP em 20% ou mais do volume inicial.
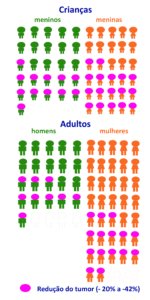
Este resultado foi observado em 24 dos 58 adultos (41%) e em 29 das 56 crianças (52%). Nos demais voluntários, o NP continuou estável ou interromperam o tratamento por efeitos colaterais ou crescimento dos tumores acima de 20% (ver figura acima com os resultados). .
Nos adultos e crianças que responderam positivamente ao MIRDAMETINIBE, a melhor resposta foi a redução de 41% nos NP dos adultos e redução de 42% dos NP nas crianças (mediana). Quer dizer, em 41% dos adultos os tumores reduziram 41% e em 52% das crianças os tumores reduziram 42% no seu volume.
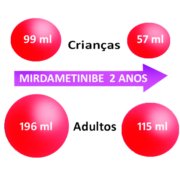
Nas crianças – que responderam ao tratamento, – o volume inicial dos tumores era de 99 ml (ver representação volumétrica na figura abaixo) e passou para 57 ml.
Nos adultos – que responderam ao tratamento, – o volume inicial dos tumores era de 196 ml e passou para 115 ml.
Veja abaixo uma figura representativa da mudança no volume dos tumores
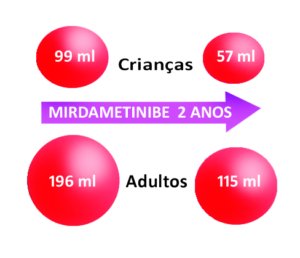
Os autores não encontraram qualquer relação entre o efeito do MIRDAMETINIBE e o tamanho do tumor no início do tratamento. Além disso, a idade da pessoa também não influenciou a resposta à droga nos adultos e nem nas crianças.
Na escala de dor de 11 pontos, o uso do MIRDAMETINIBE reduziu a dor em 1,3 pontos nos adultos e 0,8 pontos nas crianças.
Os autores consideram seus resultados comparáveis aos resultados do estudo que serviu de base para a aprovação do SELUMETINIBE (ver estudo Sprint) tanto nos Estados Unidos quanto no Brasil.
Todas as crianças e adultos que usaram o MIRDAMETINIBE apresentaram um ou mais dos efeitos colaterais: acne (43 e 78%, respectivamente), diarreia (38 e 48%), náusea (21 e 36%), vômitos (14 e 28%), cansaço (9 e 21%), pele seca (14% e 14%), queda de cabelos (12 e 12%), redução da função cardíaca (20 e 12%), alteração da CPK sanguínea (20 e 10%), micose nas unhas (30 e 2%) e outros.
A conclusão dos autores é de que este foi o maior estudo (em número de pessoas) multicêntrico sobre NP em pessoas com NF1 e o MIRDAMETINIBE mostrou redução profunda e durável de volume do NP e melhora da dor e da qualidade de vida, sendo bem tolerado em adultos e crianças.
Comentários da equipe do CRNF
Lemos detalhadamente e discutimos este estudo e apresentamos alguns comentários a seguir.
Esta nova droga indica que inibir a via MEK do metabolismo celular pode ser um caminho promissor para a descoberta de medicamentos eficientes no futuro, mas o MIRDAMETINIBE ainda não é o medicamento ideal – com o qual nós e todas as pessoas com NF1 sonhamos – para melhorar o sofrimento das pessoas com NF1 e neurofibromas plexiformes (ver aqui mais informações sobre os neurofibromas plexiformes).
Por que o MIRDAMETINIBE ainda não é o medicamento ideal?
1 – Houve pouca redução no tamanho dos tumores
A melhor redução do volume dos NP foi de cerca de 40% em menos da metade das pessoas (adultos e crianças) que conseguiram completar o estudo por dois anos.
Nossa dúvida é se esta redução do tumor – nas pessoas em que ele ocorreu – traria realmente benefício para a qualidade de vida das pessoas com NF1?
2 – Em cerca de 20% das crianças e 5% dos adultos o NP continuou crescendo mesmo com a quimioterapia
Nestas pessoas a droga não foi capaz de agir nos NP, fazendo com que o tratamento fosse suspenso.
3 – Em cerca de 20% das crianças e 15% dos adultos o NP permaneceu do mesmo tamanho
Isto significa que somando estes tumores que permaneceram estáveis com aqueles que continuaram crescendo, em mais da metade das pessoas a droga não fez nenhum efeito nos tumores.
Isto indica que os fatores biológicos que promovem o crescimento dos NP são diferentes entre as pessoas e o MIRDAMETINIBE não foi capaz de inibir todos eles.
4 – Todas as pessoas apresentaram efeitos colaterais
Mesmo que os efeitos não tenham sido fatais, foram graves o suficiente para cerca de 20% das crianças e 40% dos adultos abandonarem o tratamento.
Assim, o uso clínico desta quimioterapia seria limitado pelos efeitos colaterais que a pessoa com NF1 seria capaz de tolerar em troca de uma redução parcial do seu NP.
5 – A redução da dor foi de cerca de 1 a 2 pontos numa escala de 0 a 10 pontos
Isto quer dizer que se a dor antes era de 5, por exemplo, ela passou para 3 no grupo que recebeu o MIRDAMETINIBE. Será que foi mesmo o MIRDANETINIBE o responsável pela diminuição da dor?”
6 – A redução do volume não apresentou relação com a melhora da dor
Não houve relação entre a redução no tamanho do tumor com a mudança da dor e da qualidade de vida. Portanto, apenas tentar reduzir o volume do NP não trouxe benefício obrigatoriamente para as pessoas que usaram o MIRDAMETINIBE.
Nossa interpretação, portanto, é que esta droga ainda não é o medicamento ideal, pois apresenta pouco benefício em relação aos seus riscos e o provável custo elevado, considerando-se as drogas semelhantes que já têm preço no mercado.
Outras dúvidas
Além disso, nossa análise do estudo nos trouxe algumas dúvidas.
1 – Qual foi a indicação para o tratamento dos NP nas pessoas que se tornaram voluntárias?
As razões pelas quais os NP não podiam ser removidos parcial ou completamente por meio de cirurgia não foram informadas pelos autores, nem nos anexos disponíveis na internet.
Por exemplo, o volume dos tumores variou de 1 ml a 3,4 litros nos adultos e de 5 ml a 3,6 litros nas crianças. É difícil imaginar uma situação clínica na qual um tumor periférico (como são todos os NP) de 1 a 5 ml não possa ser retirado cirurgicamente quando apresenta algum sintoma intratável.
2 – O crescimento ou não dos tumores antes do tratamento
Em 53% dos adultos e 62% das crianças os NP estavam em crescimento antes do uso do MIIRDAMETINIBE.
Isto quer dizer que nos demais voluntários os NP apresentavam estabilidade, portanto, a indicação de tratamento nestes casos se torna menos evidente, ou seja, não deveriam apenas ser observados clinicamente por mais tempo?
3 – Foi mesmo o MIRDAMETINIBE que reduziu 1 a 2 pontos na escala de dor?
Nos questionários sobre a qualidade de vida, cerca de 70% dos adultos e parentes das crianças relataram melhora com o uso da droga.
Isso indica que mais pessoas apresentaram melhora da qualidade de vida do que aquelas que tiveram redução no volume dos NP (cerca de 40 a 50%), ou seja, não haveria relação entre qualidade de vida e tamanho do tumor.
Em outras palavras, o simples fato de estarem “recebendo um medicamento” poderia reduzir a dor e melhorar a qualidade de vida, ou seja, seria o chamado efeito placebo?
5 – Por que não apresentaram as variantes genéticas encontradas nas pessoas voluntárias?
Teria sido uma contribuição muito importante deste estudo se tivessem incluído uma análise da variante patogênica como um possível determinante de quais pacientes respondem melhor ao tratamento, uma recomendação que foi debatida no Congresso do de 2024 no Arizona, e que seria outro ponto para direcionar melhor o uso de quaisquer novas drogas.
4 – Haveria interesses financeiros motivando os pesquisadores?
Algumas informações trazem alguma insegurança quanto a possíveis conflitos de interesse, pois muitos dos pesquisadores possuem vínculo com o laboratório fabricante do MIRDAMETINIBE.
O estudo que resumimos acima foi publicado na revista Journal of Clinical Oncology por 40 pesquisadores de várias instituições científicas norte-americanas, dos quais 13 deles têm relações comerciais com o Laboratório Spring-Works, fabricante da droga e financiador do estudo (ver aqui o artigo completo – em inglês).
Ficaríamos mais seguros sobre a isenção dos pesquisadores se TODOS eles não tivessem conflitos de interesse com a bilionária indústria de medicamentos.
A liberação rápida pela FDA
A agência norte-americana FDA (Food and Drug Administration) – semelhante à ANVISA no Brasil – liberou a droga MIRDAMETINIBE para ser usada no tratamento de neurofibromas plexiformes SINTOMÁTICOS E INOPERÁVEIS (ver aqui o comunicado) com base no estudo resumido acima e publicado em novembro de 2024 (ver aqui o artigo completo – em inglês).
O processo de liberação ocorreu de forma rápida (menos de 2 anos) porque o Laboratório inscreveu a droga na FDA como destinada a doença rara e doença órfã, o que facilita sua aprovação com menos exigências e comprovações de eficiência e segurança (ver ao final estudo Silvana e col.).
Um sinal de certa pressa na aprovação está na afirmação da FDA de que a droga MIRDAMETNIBE está aprovada para tratamento dos “neurofibromas plexiformes sintomáticos não passíveis de ressecção completa”.
Esta condição (ressecção completa) não faz parte do estudo que justificou a liberação e, além disso, sabemos que a imensa maioria dos neurofibromas não pode ser retirada cirurgicamente de forma completa (ver informações sobre os plexiformes).
Se aplicada rigorosamente esta recomendação da FDA ela tornaria o MIRDAMETINIBE indicado para praticamente TODOS os neurofibromas plexiformes.
Ou seja, ampliaria o mercado de venda do produto de cerca de 5% dos pacientes com NF1 (que, de fato, apresentam NP sintomáticos e inoperáveis) – segundo nossa avaliação – para 50% da população com NF1. Uma simples palavra que pode resultar em lucros significativos.
Conclusão da equipe do CRNF
A principal questão diante de uma pessoa com NF1 e NP é saber se, quando e por quais motivos, devemos ou não realizar um tratamento, seja cirúrgico ou medicamentoso (Ver aqui mais sobre esta questão).
Os resultados apresentados acima com o MIRDAMETINIBE parecem, – a nós e, inclusive, aos autores do estudo, – que são semelhantes aos encontrados com o SELUMETINIBE.
Portanto, nossa sugestão é que – se e – quando o MIRDANETINIBE estiver disponível no Brasil, o seu uso seja orientado pelos mesmos passos clínicos que apresentamos anteriormente em nossa página (ver aqui).
Aguarde:
Amanhã postaremos a Avaliação Técnica do estudo que motivou a aprovação da droga Mirdametinibe para tratamento de neurofibromas plexiformes sintomáticos inoperáveis nos Estados Unidos realizada pela Dra. Luíza de Oliveira Rodrigues a pedido do CRNF e da AMANF, destinada a fornecer informações a profissionais da saúde, ao Sistema Único de Saúde, aos órgãos públicos reguladores (ANVISA e CONITEC) e planos de Saúde Suplementar.
A Diretoria da AMANF e a equipe do Centro de Referência em Neurofibromatoses do Hospital das Clínicas da UFMG estão estudando os documentos científicos publicados sobre o novo medicamento aprovado pela FDA dos Estados Unidos para tratamento dos neurofibromas plexiformes.
Nossas análises e conclusões estarão disponíveis aqui, em breve.
AGUARDE.