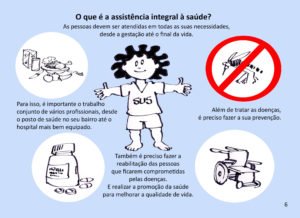
Recebi do amigo Elcio Neves da Silva, que está organizando a associação de apoio às pessoas com doenças raras em Vitória (ES), as informações abaixo referentes a um Projeto de Lei Complementar (PLC) que envolve as doenças raras, entre elas as neurofibromatoses.
Dividi o tema em partes e transcrevo abaixo (em azul) a notícia como está na página do Senado (Fonte: informações da Agência Câmara e Agência Senado)
Em seguida, acrescento (em verde) os comentários sobre esta notícia que foram realizados a meu pedido pela Dra. Luíza de Oliveira Rodrigues (foto acima), médica clínica e dedicada a aplicar a medicina baseada em evidências nas novas tecnologias em saúde, incluindo medicamentos.
Além de sua especialidade atual, a Dra. Luíza de Oliveira Rodrigues já cuidou de muitas pessoas com neurofibromatoses e estudou alguns aspectos da NF1 durante seu mestrado em Ciências Aplicadas à Saúde do Adulto na Faculdade de Medicina da Universidade Federal de Minas Gerais (ver AQUI o artigo publicado com os resultados de sua pesquisa).
Parte 1
“A Comissão de Direitos Humanos e Legislação Participativa (CDH) analisa projeto que cria a Política Nacional para Doenças Raras no âmbito do Sistema Único de Saúde (SUS). A proposta (PLC 56/2016) define como doença rara aquela que afeta até 65 em cada 100 mil pessoas.
O senador Romário (PSB-RJ) foi designado relator do texto, que após análise da CDH seguirá para a Comissão de Assuntos Sociais (CAS).
Pelo projeto, a política deverá ser implantada em até três anos, tanto na esfera nacional, como na estadual e na municipal, com o objetivo de estabelecer uma Rede Nacional de Cuidados ao Paciente com Doença Rara. A proposta estabelece as competências de cada um dos entes federativos (municípios, estados e União) na execução da política.
O Ministério da Saúde, de acordo com o projeto, será obrigado a fornecer medicamentos para o tratamento de doenças graves e raras, ainda que eles não constem na relação de remédios disponibilizados gratuitamente pelo SUS.
Comentário da Dra. Luíza de O. Rodrigues:
Pelas leis atuais, nenhum medicamento fora da lista do SUS (incluindo os de alto custo) é fornecido pelo Estado.
As listas do SUS são compostas por medicamentos que foram previamente registrados na Anvisa e avaliados pelas agências responsáveis para incorporação às listas do SUS (como o CONITEC). Estas avaliações consideram eficácia, segurança e custo-efetividade de um medicamento. Dessa maneira, fazer o Estado fornecer medicamentos que não passaram por essas etapas de avaliação pode colocar a saúde do usuário em risco, além de poder comprometer a sustentabilidade do sistema de saúde.
A via judicial, de acordo com uma discussão do STF,1 só deveria ser acionada quando houvesse demora excessiva (acima de 365 dias) na apreciação do medicamento pelos órgãos competentes, dentro de determinadas circunstâncias. Eu cito:
“O Estado não pode ser obrigado a fornecer medicamentos experimentais, sem eficácia e segurança comprovadas, em nenhuma hipótese. Já em relação a medicamentos não registrados na Anvisa, mas com comprovação de eficácia e segurança, o Estado somente pode ser obrigado a fornecê-los na hipótese de irrazoável mora da agência em apreciar o pedido de registro (prazo superior a 365 dias), quando preenchidos três requisitos: 1) a existência de pedido de registro do medicamento no Brasil; 2) a existência de registro do medicamento em renomadas agências de regulação no exterior; e 3) a inexistência de substituto terapêutico com registro no Brasil.”
Pois, como avalia o ministro Luís Roberto Barroso, “o Poder Judiciário não é a instância adequada para a definição de políticas públicas de saúde”.
Na perspectiva das doenças raras, de fato, há poucas alternativas terapêuticas, mas aumentar o acesso a tratamentos sem comprovação mínima de eficácia e segurança não vai resolver essa questão.
São mais necessários os incentivos à pesquisa clínica nacional de qualidade, o que permitirá oferecer tratamentos inclusive experimentais, de forma mais segura e controlada.
Voltando ao texto do Senado:
Parte 2
Atenção básica e especializada
A política será implementada tanto na chamada atenção básica à saúde, quanto na atenção especializada.
Na atenção básica (Unidades Básicas de Saúde e Núcleo de Apoio à Saúde da Família), serão identificados os indivíduos com problemas relacionados a anomalias congênitas, erros inatos do metabolismo, doenças geneticamente determinadas e doenças raras não genéticas. A ideia é que os portadores de doenças raras sejam identificados precocemente, no pré-natal ou ainda recém-nascidos, e que recebam o tratamento adequado desde a primeira infância. A política prevê ainda o suporte às famílias dos pacientes com doenças raras.
Já na atenção especializada (Unidades de Atenção Especializada e Reabilitação e Centros de Referência), serão realizados o acompanhamento especializado multidisciplinar e os demais procedimentos dos casos encaminhados pela atenção básica.
Centros de referência
Conforme o projeto, cada estado deverá estruturar pelo menos um Centro de Referência, que deve, na medida do possível, aproveitar a estrutura já existente em universidades e hospitais universitários.
A proposta determina ainda que os estabelecimentos de saúde habilitados em apenas um serviço de reabilitação passarão a compor a rede de cuidados à pessoa com doença rara. O objetivo é dar assistências aos pacientes sem tratamento disponível no âmbito do SUS. A ideia é que esses centros possam se articular com a rede do SUS, para acompanhamento compartilhado de casos, quando necessário.
Medicamentos órfãos
A política reconhece o direito de acesso dos pacientes diagnosticados com doenças raras aos cuidados adequados, o que inclui a provisão de medicamentos órfãos (aqueles destinados ao diagnóstico, prevenção e tratamento de doença rara).
Pelo texto, a necessidade de utilização desses medicamentos órfãos deverá ser determinada pelos centros de referência do SUS e reavaliada a cada seis meses.
Segundo o projeto, a incorporação do medicamento órfão pelo SUS deverá ser considerada sob o aspecto da relevância clínica, e não sob o aspecto da relação custo-efetividade.
Comentário da Dra. Luíza de O. Rodrigues:
A relevância clínica de um medicamento vem de sua eficácia em desfechos de interesse à saúde do paciente, comprovada em estudos de qualidade. O simples fato de um medicamento ter sido avaliado em um ensaio clínico não é um atestado de sua relevância clínica. Para tanto, o medicamento tem que demonstrar, de forma clara, benefícios consistentes em desfechos importantes, como qualidade de vida, mortalidade, etc. E, de preferência, de forma comparativa a outro tratamento sabidamente ativo na doença.
No entanto, a própria definição de medicamento órfão implica em medicamento direcionado ao tratamento de doenças raras, sobre as quais é difícil conduzir estudos de boa qualidade metodológica.
Os estudos (científicos) com portadores de doenças raras geralmente incluem poucos participantes e não conseguem comparar outros tratamentos, portanto, nestes estudos a eficácia ou a relevância clínica geralmente não são claramente demonstradas.
Numa sociedade como a nossa, cada vez mais medicalizada,2 os potenciais benefícios de um medicamento costumam ser superestimados e seus riscos subestimados. É cada vez mais difícil aceitarmos, enquanto sociedade, o fato de que em muitos casos, o melhor tratamento (ou seja, aquele que produzirá melhores efeitos em aspectos da saúde de interesse ao paciente) não é um medicamento experimental ou de relevância clínica incerta, mas o melhor cuidado de suporte ou cuidados paliativos.3
A custo-efetividade, por outro lado, é uma análise econômica, que tenta calcular o preço de cada ano de vida ajustado para qualidade (QALY) supostamente ganho com o uso do medicamento. Seu cálculo, no entanto, depende de modelos complexos (como os modelos de Markov4) que, por sua vez, dependem de dados robustos de ensaios clínicos randomizados (os quais raramente estão disponíveis para medicamentos e doenças órfãos), para que possamos estimar o impacto do medicamento no sistema de saúde que o financiará (SUS ou Saúde Suplementar).
Assim, muitas vezes são desenvolvidos remédios muito caros, mas com relevância clínica incerta (ou por terem efeitos demonstrados em poucos pacientes do estudo, ou pelos efeitos serem somente em aspectos indiretos da doença ou por serem muito tóxicos). A custo-efetividade deste remédio certamente será desfavorável (custo muito alto para uma efetividade baixa).
Em países (como o Reino Unido e o Canadá, por exemplo) onde os sistemas públicos de saúde utilizam sistematicamente a análise de custo-efetividade para decisões de incorporação, são definidos os limiares de custo, acima dos quais um tratamento não pode ser incorporado. Para doenças raras e cuidados de fim de vida, o limiar de custo-efetividade costuma ser maior, ou seja, o preço que o sistema de saúde se propõe a pagar por cada QALY ganho é maior. Mas, no Brasil não temos esses limiares definidos. Assim, as análises econômicas em saúde, no Brasil, ainda não têm força regulatória suficiente, o que ameaça gravemente a sustentabilidade do SUS.
Por isso, a relevância clínica, apesar de ser muito importante para o usuário, não pode ser o único parâmetro para as decisões de incorporação e financiamento de medicamentos, pois a custo-efetividade é uma ferramenta importante para decisões que envolvem recursos finitos. Essa é uma preocupação mundial e envolve também os países com sistemas de saúde com mais recursos do que o nosso.5
Do ponto de vista das doenças raras, dado que os recursos são finitos, me parece mais custo-efetivo (ou seja, algo que produzirá efeitos melhores em aspectos de interesse à saúde do paciente – como qualidade de vida e tempo de vida – para um número maior de pessoas com a doença) buscar a garantia de financiamento de uma rede de cuidados multiprofissionais para diagnosticar, tratar e/ou prevenir as manifestações e complicações das doenças (muitas vezes incuráveis) do que buscar a garantia de financiamento de medicamentos caros e de relevância clínica incerta.
Parte 3
A proposta no Senado diz ainda que os medicamentos órfãos destinados ao tratamento de doenças raras terão preferência na análise para concessão de registro sanitário junto à Agência Nacional de Vigilância Sanitária (Anvisa) e estabelece algumas regras para facilitar o registro.”
Comentário da Dra. Luíza de O. Rodrigues:
Segundo a própria Agência:
“O registro de medicamento é o ato por meio do qual a Agência Nacional de Vigilância Sanitária (Anvisa) autoriza a comercialização deste produto, mediante “avaliação do cumprimento de caráter jurídico-administrativo e técnico-científico relacionada com a eficácia, segurança e qualidade destes produtos”.”
Entendo que o registro tem seus prazos determinados pelo volume de demanda e pela necessidade de análises técnicas das solicitações de registros. Facilitar esses registros pode comprometer a seriedade das análises, que já são bastante flexíveis do ponto de vista da Avaliação de Tecnologias em Saúde, dado que diversos medicamentos são aprovados mesmo tendo sido avaliados somente em estudos de menor qualidade metodológica (do tipo ensaio clínico de fase II).
Já existem normas para solicitar priorização nestas análises.6 No entanto, as análises, reitero, não dizem respeito à custo-efetividade ou às indicações clínicas baseadas em evidências comparativas ou ao impacto do medicamento no sistema de saúde. O registro da ANVISA é o que permite a comercialização do medicamento no país.
Já o papel da CONITEC, segundo a própria CONITEC:
“(…) difere bastante do papel da Anvisa na avaliação das tecnologias. A Anvisa realiza uma avaliação de eficácia e segurança de um medicamento ou produto para a saúde visando à autorização de comercialização no Brasil. No entanto, para que essas tecnologias possam ser utilizadas na rede pública de saúde (SUS), além de receber o registro da Anvisa, elas precisam ser avaliadas e aprovadas pela CONITEC, que considerará a análise da efetividade da tecnologia, comparando-a aos tratamentos já incorporados no SUS. Caso a nova tecnologia demonstre superioridade em relação às tecnologias já ofertadas no SUS, serão avaliados também a magnitude dos benefícios e riscos esperados, o custo de sua incorporação e os impactos orçamentário e logístico que trará ao sistema.”7
Portanto, penso que acelerar a aprovação na Anvisa não tem impacto direto na cobertura obrigatória pelo SUS ou pela Saúde Suplementar. É o CONITEC (para o SUS) e a Agência Nacional de Saúde Suplementar (ANS) que têm esse papel. Mas, tendo a aprovação da Anvisa para a droga ser comercializada em território nacional, a judicialização se torna possível (ou seja, obtenção do medicamento por via judicial).
No entanto, como já comentamos, o Poder Judiciário não é a instância adequada para se decidir políticas de saúde. Especialmente quando o foco é a melhora dos aspectos de interesse à saúde do paciente, o que raramente é obtido com os medicamentos modernos.
Dr LOR pergunta: em resumo, podemos dizer que este projeto de lei tem como objetivo principal facilitar a venda de medicamentos sem evidência comprovada para pessoas com doenças raras?
Resposta da Dra. Luiza O Rodrigues:
Não sei se é o objetivo principal, mas, de fato, este projeto de lei, se aprovado dessa maneira, facilitaria a venda de medicamentos (geralmente muito caros e tóxicos) sem eficácia demonstrada, para pessoas com doenças raras que, não raramente, têm poucas opções terapêuticas, fazendo com que estejam mais dispostas a tentar esses tratamentos incertos.
Dessa maneira, isso pode fazer com que outros tratamentos, inclusive não-medicamentosos, com maior comprovação de eficácia em melhorar aspectos de interesse à saúde do paciente, ou menores riscos, não sejam tentados ou sejam abandonados por possibilidades incertas, de alto custo e com efeitos colaterais potencialmente graves.
Referências
1. STF. Pedido de vista adia julgamento sobre acesso a medicamentos de alto custo por via judicial. 2016. http://www.stf.jus.br/portal/cms/verNoticiaDetalhe.asp?idConteudo=326275 .
2. Brito MA de. Medicalização da vida: ética, saúde pública e indústria farmacêutica. Cien Saude Colet. 2012;17(9):2554-2556. doi:10.1590/S1413-81232012000900036 .
3. INCA. Cuidados paliativos. 2017. http://www2.inca.gov.br/wps/wcm/connect/cancer/site/tratamento/cuidados_paliativos .
4. Sato RC, Zouain DM. Modelos de Markov aplicados a saúde. Einstein. 2010;8(3 Pt 1):376-379. http://www.scielo.br/pdf/eins/v8n3/pt_1679-4508-eins-8-3-0376.pdf .
5. Sullivan R, Peppercorn J, Sikora K, et al. Delivering affordable cancer care in high-income countries. Lancet Oncol. 2011;12:933-980. doi:10.1016/S1470-2045(11)70141-3 .
6. ANVISA. Priorização de análise de medicamentos. 2017. http://portal.anvisa.gov.br/resultado-de-busca?p_p_id=101&p_p_lifecycle=0&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&_101_struts_action=%2Fasset_publisher%2Fview_content&_101_assetEntryId=2708799&_101_type=content&_101_groupId=3 .
7. CONITEC. Perguntas frequentes. 2017. http://conitec.gov.br/perguntas-frequentes .
8. Wise PH. Cancer drugs, survival, and ethics. BMJ. 2016:i5792. doi:10.1136/bmj.i5792 .