Pergunta da leitora E.M.L. de Natal, RN: ”Minha filha com 24 anos estava bem até 6 meses atrás quando sentiu uma dor forte na barriga e no pronto atendimento do SUS foi feito ultrassom que suspeitou de tumor. Fizeram ressonância e apareceram tumores nas raízes dos nervos. A dor melhorou , mas a neurologista pediu ressonância completa que mostrou tumores em toda a coluna. Ela disse que é neurofibromatose do tipo 1. Achei a página da AMANF na internet e estou com dúvida. Minha filha tem apenas uma mancha café com leite, não tem sardinhas debaixo do braço, não tem dificuldade de aprendizado e nem neurofibromas cutâneos. Como pode ser NF1?”
Cara E,
Obrigado pela sua pergunta, pois ela poderá ser útil a outras famílias. O que você descreveu junto com o laudo da ressonância que nos enviou, indicam que sua filha apresenta uma forma especial e mais rara da NF1, chamada neurofibromatose espinhal, descrita inicialmente pelo nosso querido e saudoso amigo Dr. Vincent M. Riccardi (1991).
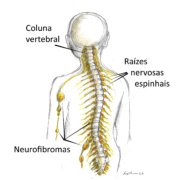
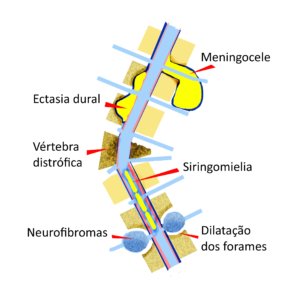
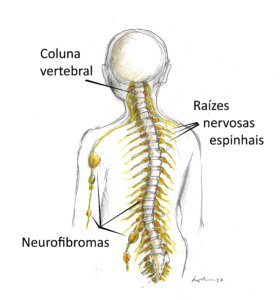
Essa forma espinhal da NF1 se caracteriza pela presença de neurofibromas em TODAS as raízes dos nervos espinhais, de ambos os lados, desde a coluna cervical até a coluna lombossacral. Também pode haver neurofibromas nos nervos periféricos, formando estruturas parecidas com um colar de contas debaixo da pele (ver figura ilustrativa acima).
O diagnóstico da forma espinhal necessita da confirmação de neurofibromas em todas as raízes espinhais por meio da realização da ressonância magnética da coluna vertebral.
A forma espinhal da NF1 ocorre em cerca de 2% de todas as pessoas com NF1, ou seja, é rara. Em nosso ambulatório no Centro de Referência em Neurofibromatoses do Hospital das Clínicas da Universidade Federal de Minas Gerais (CRNF), temos diagnosticado a forma espinhal em cerca de 0,5% das pessoas atendidas, talvez porque nossa população realiza menos exames de imagem (como ressonância magnética) da coluna vertebral.
As pessoas com a forma espinhal apresentam menos sinais e sintomas da forma mais comum da NF1, como acontece com sua filha.
Geralmente elas têm poucas manchas café com leite, as quais são maiores, mais claras e de bordas irregulares. Além disso, elas apresentam poucos neurofibromas cutâneos (ou nenhum) e geralmente não têm dificuldades cognitivas ou escolares.
Tudo isso, dificulta e atrasa o diagnóstico de muitas pessoas com a forma espinhal da NF1.
Apesar de ser uma forma mais rara da NF1, compreender seu funcionamento nos ajuda a tratar melhor as pessoas acometidas e a entender a NF1 de um modo geral.
Quais são os sinais e sintomas da forma espinhal da NF1?
A partir de duas revisões científicas sobre a forma espinhal da NF1 (ver aqui a revisão de 2015 com 49 casos e ver aqui a revisão de 2023 com 98 casos), assim como da nossa experiência com dezessete pessoas com a forma espinhal diagnosticada nos últimos dez anos, podemos reconhecer algumas características dessa forma mais rara da NF1, comparada com a forma clássica (ver aqui revisão de 2025):
- Principal: neurofibromas ou espessamentos de TODAS as raízes nervosas espinhais com alargamento dos forames de conjugação vertebrais (ressonância magnética); Às vezes, encontramos espessamento de todos os nervos e não as formações ovaladas típicas dos neurofibromas.
- Painel genético com variante patogênica no gene NF1 (especialmente se for do tipo missense – ver abaixo).
- Neurofibromas subcutâneos nodulares ou profundos nos nervos periféricos (frequentes);
A frequência das demais características da NF1 são apresentadas na Tabela abaixo, na qual comparamos a forma clássica da NF1 com a forma espinhal num estudo italiano e com a nossa experiência no CRNF.
| |
NF1 |
| |
Clássica |
Espinhal |
| Características |
Friedmann |
Ruggieri
49 casos |
CRNF
17 casos |
| História familiar |
50% |
55% |
35% |
| Manchas café com leite |
99% |
67% |
94% |
| Efélides |
85% |
18% |
59% |
| Nódulos de Lisch |
95% |
24% |
25% |
| Alterações da coroide |
90% |
# |
# |
| Glioma da via óptica |
18% |
10% |
18% |
| Glioma não óptico |
4% |
4% |
# |
| Neurofibromas |
|
| Cutâneos |
99% |
24% |
41% |
| Nodulares subcutâneos |
15% |
# |
76% |
| Plexiformes (difusos) |
30% |
6% |
0% |
| Tumor maligno |
10% |
6% |
13% |
| Deficiência intelectual |
6% |
# |
0% |
| Dificuldades de aprendizagem |
55% |
7% |
0% |
| Problemas de comportamento |
40% |
# |
0% |
| Convulsões |
7% |
# |
6% |
| Displasia de ossos longos |
2% |
rara |
6% |
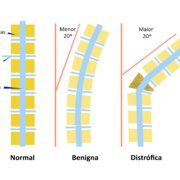
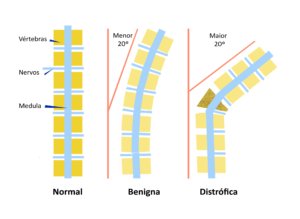
| Escoliose distrófica |
5% |
# |
0% |
| Escoliose não distrófica |
5% |
18% |
# |
| Osteoporose |
20% |
# |
# |
| Hipertensão |
20% |
# |
0% |
| Baixa estatura e macrocrania |
50% |
raras |
0% |
#: dados não medidos ou não relatados
Em conclusão, a forma espinhal da NF1 é bastante diferente da NF1 clássica.
Quais os sintomas da NF1 espinhal?
Os neurofibromas das raízes espinhais geralmente estão presentes muito cedo na infância, mas podem permanecer sem sintomas até mais tarde na vida (20 a 30 anos) e alguns casos continuam assintomáticos até os cinquenta anos.
Algumas vezes a NF1 na forma espinhal é descoberta por acaso, ao se fazer uma ressonância da coluna por qualquer outro motivo.
Em algumas crianças aparece um neurofibroma nodular solitário periférico debaixo da pele, que chamamos de “sentinela”, o qual pode sugerir a forma espinhal.
Os homens com a forma espinhal costumam apresentar sintomas mais cedo (em torno dos 16 anos) do que as mulheres (em torno dos 26 anos), ao contrário da forma clássica, na qual não há diferença para início dos sintomas entre homens e mulheres.
Os sintomas podem se iniciar em um lado do corpo ou em ambos os lados.
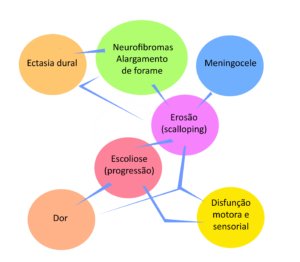
Os principais sintomas são:
- Déficits sensoriais: podem surgir dormência, formigamento, sensibilidade alterada, choques.
- Déficits motores: podem surgir redução ou perda da força (paresia) e da coordenação muscular, que podem progredir para a paralisia.
- Dor do tipo neuropática: pode surgir dor forte e muitas vezes requerer a participação de clínicas especializadas no tratamento da dor (ver aqui mais informações sobre este tipo de dor).
Como evolui a forma espinhal ao longo da vida?
O início dos sintomas varia muito de uma pessoa para outra, em algumas na infância, mas na maioria ocorre em torno da segunda década, mas em outras muito mais tarde na vida.
Uma vez iniciados os sintomas, geralmente eles se agravam com o passar do tempo, mas algumas pessoas podem permanecer assintomáticas durante décadas.
Quais os tratamentos para a forma espinhal?
O reconhecimento da forma espinhal é relativamente recente entre os especialistas e, como ela é mais rara do que a forma clássica, ainda não temos estudos científicos sobre tratamentos direcionados especificamente para a forma espinhal.
Mesmo para a NF1 clássica, por enquanto, não há um tratamento capaz de curar por completo a doença, embora diversos estudos científicos estejam sendo realizados em todo o mundo em busca de tratamentos efetivos e esperamos que eles possam ajudar no tratamento da forma espinhal.
Por enquanto, sugerimos:
- As pessoas assintomáticas com a NF1 espinhal precisam de acompanhamento clínico anual, com as medidas preventivas habituais, com atenção especial para a medida da pressão arterial, prevenção de câncer de mama e possíveis sinais de transformação maligna de algum neurofibroma.
- Quando houver sintomas, tenta-se o tratamento clínico, se possível, com medicamentos para as alterações sensoriais e dor e fisioterapia para o fortalecimento muscular e manutenção da capacidade funcional.
- O tratamento cirúrgico pode ser considerado, mas em geral é muito difícil encontrar um ou alguns neurofibromas que sejam a causa evidente dos sintomas. Os estudos de imagem e a eletroneuromiografia podem ajudar a localizar o neurofibroma responsável pelos sintomas e, se algum for identificado, a neurocirurgia pode ser avaliada.
- Nos casos sintomáticos, nos quais não é possível a cirurgia, deve ser considerada a indicação dos medicamentos inibidores MEK (selumetinibe ou mirdametinibe – ver aqui mais informações sobre esta classe de medicamentos). No entanto, até o momento, desconhecemos qualquer estudo científico com os inibidores MEK especificamente para a forma espinhal da NF1.
Os estudos que conhecemos até o momento analisaram o efeito destes medicamentos em neurofibromas nodulares e difusos (chamados plexiformes) que incluíram pessoas com neurofibromas envolvendo as raízes nervosas espinhais, mas não houve a identificação exata se eram pessoas com a forma espinhal da NF1 ou a forma clássica.
Em conclusão, sabendo que a forma espinhal NF1 é diferente da NF1 clássica, ainda não podemos dizer se as pessoas com a forma espinhal respondem do mesmo jeito ao tratamento com inibidores MEK, por isso precisamos de mais estudos neste sentido.
Temos grande expectativa de que num futuro breve teremos medicamentos eficazes para o tratamento da forma espinhal da NF1.
Equipe médica do CRNF HC UFMG
Abril de 2026